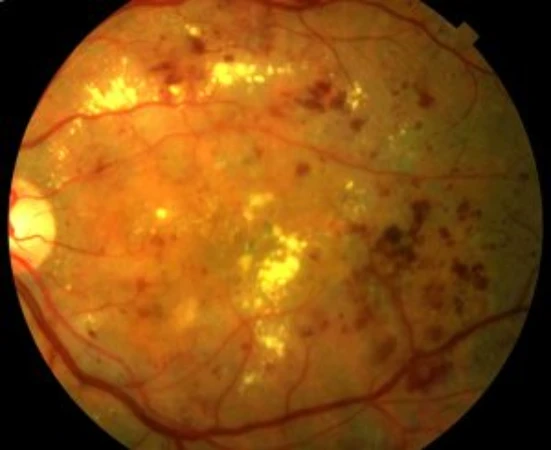
La retinopatia diabètica és la causa de pèrdua de visió d’origen vascular més freqüent en l’actualitat. Es caracteritza pel deteriorament dels vasos sanguinis de la retina, que es pot manifestar per una fuga de fluït i l’aparició de l’edema macular diabètic i, en casos més greus, l’oclusió completa dels vasos, que desencadena una isquèmia retinal severa. En un intent per millorar la circulació, es produeixen vasos sanguinis nous de mala qualitat (neovasos), que són els causants de les complicacions associades al que es coneix com retinopatia diabètica proliferativa.
Quan el pacient diabètic presenta, a més, altres factors de risc, com ara hipertensió arterial, obesitat, augment del colesterol o tabaquisme, el risc de patir complicacions oculars es multiplica. És per aquest motiu que un pacient que pateixi retinopatia diabètica ha de ser molt disciplinat amb la cura del seu estat general, amb la dieta i amb el control de pes, i ha d’evitar el tabaquisme. Encara que no presenti símptomes, cal que el pacient es faci controls oftalmològics periòdics. La prevenció i el diagnòstic precoç milloren dràsticament el pronòstic visual de la malaltia. Avui en dia, en la majoria de pacients es pot evitar que arribin a situacions extremes, com la ceguesa.
En poques malalties el rendiment de la prevenció és tan elevat.